In der Apotheke werden PTA mit den unterschiedlichsten Themen konfrontiert. Lesen Sie hier die tagesaktuellen News aus den Bereichen Pharmazie, Forschung, Ernährung, Gesundheit und vielem mehr. Bleiben Sie informiert, um Ihre Kunden stets kompetent zu beraten.
Ringelflechte erkennen und behandeln
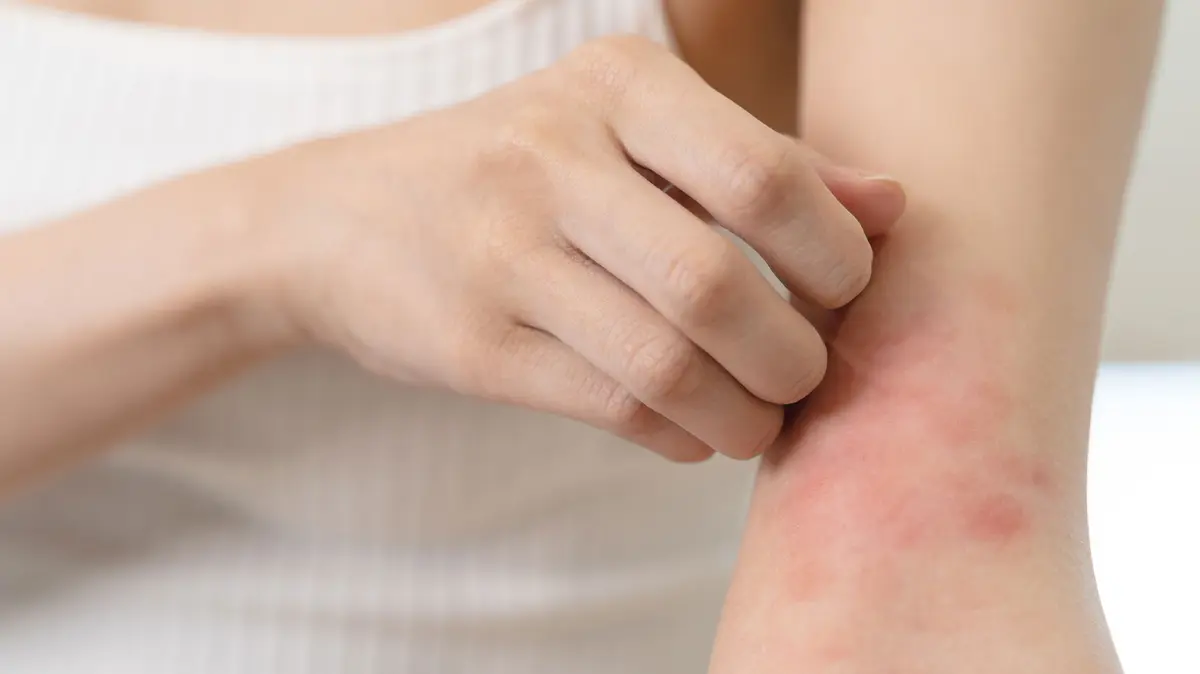
Die Ringelflechte (Tinea corporis) gehört zu den Pilzinfektionen (Mykosen) der Haut. Sie wird durch Fadenpilze – auch bekannt als Dermatophyten – verursacht. Diese Pilze leben nicht natürlicherweise auf der menschlichen Haut, sondern werden durch Kontakt mit infizierten Tieren, Gegenständen oder Menschen übertragen.
Zu den häufigsten Erregern gehören Pilze der Gattungen Trichophyton (z. B. T. rubrum, T. mentagrophytes) oder Microsporum (z. B. M. canis). Hat man sich einmal mit einem dieser Fadenpilze angesteckt, kann er sich über die komplette Haut ausbreiten, denn er ernährt sich von Keratin, einem Eiweiß-Bestandteil, der in abgestorbenen Hautzellen und Nägeln vorkommt.
Ringelflechte: Kreisrunder Hautausschlag charakteristisch
Die ersten Symptome einer Tinea corporis treten innerhalb von zwei bis vier Wochen nach der Ansteckung auf. Es bilden sich ringförmige Hautausschläge, die in der Mitte hell und am Rand dunkelrot und schuppig erscheinen.
Das Ekzem wird meist mehrere Zentimeter groß und ist durch einen unangenehmen Juckreiz gekennzeichnet. Durch häufiges Kratzen können zudem Entzündungen, kleine rote Flecken oder ein pickelartiger Ausschlag entstehen.
Die Ringelflechte tritt an den Armen und Beinen, im Gesicht oder am Rumpf auf und kann auch zeitgleich an mehreren Hautstellen in Erscheinung treten. Die Ausbreitung erfolgt vor allem dann, wenn die Infektion nicht zeitnah behandelt wird. Die Fadenpilze können auch weitere Hautbereiche befallen, beispielsweise den Kopf (Tinea capitis), die Leiste (Tinea cruris) oder die Finger- und Zehnägel (Tinea unguium).
Schwaches Immunsystem als Risikofaktor für Ringelflechte
Bei Menschen mit einem schwachen oder geschwächten Immunsystem kommt es leichter zu einer Hautinfektion mit Dermatophyten als bei Menschen mit einem intakten Immunsystem. Das Risiko für eine Ringelflechte erhöht sich
- bei Personen mit Vorerkrankungen (z. B. HIV, Diabetes, Leukämie),
- unter Medikamenteneinnahme (z. B. Antibiotika, Estrogene, Glucocorticoide, Immunsuppressiva),
- während einer Strahlen- oder Chemotherapie,
- nach einer Organtransplantation sowie
- bei Frauen in der Schwangerschaft.
Auch kleine Kinder und Senioren sind generell anfällig für eine Ringelflechte.
Ringelflechte häufig durch Tiere übertragbar
Auch wenn es sich um eine ansteckende Erkrankung handelt, ist das Risiko für eine Übertragung relativ gering. Am häufigsten wird die Pilzinfektion durch direkten Kontakt mit Tieren verursacht, die die Pilzsporen auf dem Fell mit sich führen. Außerdem kann eine Übertragung von Mensch zu Mensch oder durch Kontakt mit Gegenständen oder Oberflächen erfolgen, auf denen die Erreger sitzen.
Das Risiko ist immer dann am größten, wenn Personen in Gemeinschaft auf engem Raum zusammenkommen, beispielsweise in Schwimmbädern, Kindertagesstätten, Schulen oder Sportvereinen. Auch feuchtwarmes Klima fördert die Ausbreitung der Fadenpilze.
Wann mit Ringelflechte zum Arzt?
Normalerweise ist die Ringelflechte harmlos und kann im Rahmen der Selbstmedikation behandelt werden. Sollte der Hautausschlag allerdings stark ausgeprägt sein und an mehreren Stellen des Körpers gleichzeitig auftreten, ist der Besuch beim Hautarzt anzuraten.
Auch Risikogruppen mit einem geschwächten Immunsystem sollten direkt an den Arzt verwiesen werden, da bei ihnen die Gefahr einer Ausbreitung in tiefere Hautschichten oder umliegendes Gewebe besteht.
Nach einer Untersuchung und einem Erregerabstrich kann der Arzt außerdem andere Ursachen wie bakterielle oder virale Infektionen, eine Allergie, Schuppenflechte oder ein atopisches Ekzem ausschließen. Tritt nach einer Behandlung in der Selbstmedikation keine Besserung ein oder breiten sich die Hautausschläge weiter aus, ist ebenso ein Besuch beim Dermatologen zu empfehlen.
Selbstmedikation bei Ringelflechte: Lokale Antimykotika als erste Wahl
In der Apotheke sollten als Mittel der ersten Wahl topische Antimykotika empfohlen werden. Je nach betroffener Hautstelle und Ausprägung stehen Cremes, Salben, Sprays und Gele zur Verfügung.
Geeignet sind Azol-Antimykotika aus der Gruppe der Imidazole, zu denen
- Clotrimazol (z. B. Canesten® Creme, Antifungol® Hexal®, Cloderm® Liquid 1 %),
- Miconazol (z. B. Mykoderm® Miconazolcreme, Micotar® Creme oder Lösung),
- Bifonazol (z. B. Canesten® extra Creme oder Spray, Bifon® Creme) und
- Ketoconazol (z. B. Nizoral® 2 % Hautpilz Creme) gehören.
Sie zeigen bei lokaler Anwendung ein geringes Nebenwirkungspotenzial und sind gut verträglich. Die Produkte sollten abhängig vom Wirkstoff ein- bis zweimal täglich, immer etwas über den Rand des Ausschlages und einige Tage über das Verschwinden der Mykose hinaus auftragen werden.
Welche weiteren Arzneimittel werden bei Ringelflechte angewendet?
Weiterhin können bei einer Ringelflechte auch die antimykotisch wirksamen Squalenepoxidasehemmer Naftifin (z. B. Exoderil® Creme oder Gel) und Terbinafin (z. B. Lamisil® Creme oder Spray) angewendet werden. Sie sind aufgrund eines schmalen Wirkspektrums den Imidazolen allerdings unterlegen.
Auch Ciclopirox (z. B. Batrafen® Creme, Ciclopoli® 1 % Creme) kann bei Ringelflechte angewendet werden, wobei der Wirkstoff aufgrund seiner guten Penetrationseigenschaften in die Hornschicht vor allem bei Nagelpilz zum Einsatz kommt.
In schweren Fällen kann ein Dermatologe systemisch wirksame Antimykotika verordnen. Eingesetzt werden dann vor allem Itraconazol und Terbinafin. Für Terbinafin wurden bei der Behandlung bestimmter Pilz-Spezies in den letzten Jahren immer häufiger Resistenzen beobachtet.
Bei starken Entzündungsanzeichen können in einigen Fällen auch Glucocorticoide in Kombination zur antimykotischen Behandlung eingesetzt werden.
Beratungstipps bei Ringelflechte: Darauf sollten PTA hinweisen
Um den Heilungsprozess nicht zu stören, sollte man dem Juckreiz widerstehen und nicht kratzen. Kühlende Umschläge können sich positiv auf den Juckreiz auswirken. Anschließend die Haut gut abtrocknen und auf enge Kleidung verzichten, damit kein Wärmestau mit feuchtwarmem Klima entsteht. Auch von Vollbädern ist abzuraten, um ein Aufquellen der Haut zu vermeiden.
Nach der Behandlung mit Antimykotika können wundheilungsfördernde Topika mit Dexpanthenol angewendet werden, um die trockene und schuppende Haut bei der Regeneration zu unterstützen.
Generell sollten im Alltag Hygienemaßnahmen eingehalten werden, um eine Ansteckung mit Fadenpilzen zu vermeiden. Dazu gehört regelmäßiges Händewaschen mit Seife und die Verwendung von Einmalhandtüchern bei Aufenthalten in öffentlichen Räumen und nach Kontakt mit Tieren.
Sollten im Haushalt infizierte Personen leben, ist darauf zu achten, dass Handtücher, Bettwäsche und Kleidungsstücke nicht zusammen genutzt werden. Die Wäsche sollte bei mindestens 60 °C gewaschen werden. Ist dies nicht möglich, kann ein spezieller Hygienespüler zugesetzt werden, der auch Pilzsporen abtötet. Quellen:
- https://www.focus.de/gesundheit/wie-sie-ringelflechte-erkennen-und-behandeln-koennen_44a95815-1686-4051-a70b-3db60f3c0c76.html
- https://www.msdmanuals.com/de/heim/hauterkrankungen/pilzinfektionen-der-haut/ringelflechte-tinea-corporis
- https://pmc.ncbi.nlm.nih.gov/articles/PMC8459583/
- Lennecke / Hagel, Selbstmedikation für die Kitteltasche, 8. Auflage, 2025, Deutscher Apotheker Verlag